トップ > 透析の基礎一覧 > 各項目
血液凝固
血液が固まってしまう現象。
血液は血管の内壁を構成する血管内皮細胞以外の物質に接触すると凝固する性質をもちます。
これは生体を防御するための必須な反応で、出血などによる重要組織の保護や体液の保護、また外界からの細菌などの侵入を抑える働きをもつからです。
血管内皮にはプロスタサイクリンやアンチトロンビンⅢなどの
抗凝固作用を持つ物質を分泌している。
これにより血管内で血液が凝固しない理由がここで言える
この分泌は肝臓でも産生されている。
凝固反応には2つのルートがあり、内因系凝固と外因系凝固がある。
凝固反応は血漿タンパク質である凝固因子の連続した反応からカスケード反応と言われる。
※ カスケード反応 :滝のように反応が進むことから
<カスケード反応図をみる>
:内因系凝固
・組織の破壊を伴わなず、異物に接触することで活性化され凝固が始まるルート。
検査はAPTTより判断
:外因系凝固
・傷ができ血管が破壊されると活性化され凝固が始まるルート。
検査はPTより判断
※ 基礎編では 軽く触れる程度に説明しています。 詳しい説明は後日更新時に加えます。
溶血
溶血とは、物理的または化学的に赤血球への損傷を受けて、赤血球が破壊されてヘモグロビンが溶出してしまった状態のこと。
赤血球の内部は、血漿のカリウム濃度よりも高く、またナトリウム濃度は低い。
破壊されて赤血球の膜内から、それらの成分が血漿中に溶け込んでしまう。
特に透析患者では腎機能が著しく低下しているのでカリウムの排出は出来にくい為、高カリウム血症に陥りやすい。
また溶血が起こると”貧血”になることもあります。(溶血性貧血とも)
透析患者は腎機能の問題から造血ホルモン等のホルモン低下による貧血を伴っている場合が多いため
溶血を起こさせるのは特に危険性があるといえる。
限外濾過
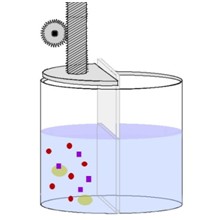
外力から陽圧もしくは陰圧を用いて濾過をすることをさします。
それを任意に移動をさせるイメージです。
左図では 左側に溶質が集中しています。本来なら浸透圧によって水は濃度の高いほう(左側の方)へ移動しようとします。
しかし、左側に陽圧をかけると・・・・・左の溶液と溶質は押されることにより、右側に移動します。
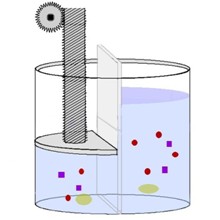
しかし、溶質の中には、隔てている膜の孔を通ることができないので左側に留まります。
限外濾過は 水分の移動による溶質の移動も行うことができるし、水分を任意に移動させることができる。
拡散
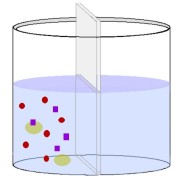
: 溶質濃度が高い方から低い方へ移動すること
左上の図で説明すると・・・・
容器をセロハン膜で隔てる。そこに、高い濃度の溶質を片方(図では左側)へ入れる。
この時、左側の液体は高濃度、右側の液体は低濃度の関係が生まれる。
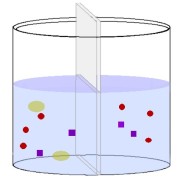
すると時間経過と共に溶質は濃度の低いほうへ移動を始める。
(左下図参照)
その現象は濃度が均一になるまで起こる。
しかし、セロハン膜で隔てていたのに、なぜ溶質は移動することができたのか・・・
それはセロハン膜の小さな孔を抜けて右側に移動したことです。
中にはセロハン膜の孔よりも大きいモノもあり移動できずに留まることになります。
これを利用して血液中の不要物質を取り除くのが血液透析の基本原理の一つです。
浸透圧
意味としては 浸透しようとする圧力です。
濃度の高低差が動力といえ、濃度を均等を保とうとする力が働きます。
ここでも同じことがいえ、濃度の低いほうから高いほうへ溶媒(水)が流れ込み、両方の濃度差を均一にしようと働くのです。
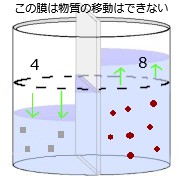
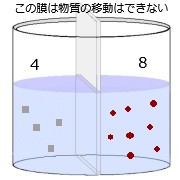
左の図で説明させて頂くと 真ん中にある膜は物質の移動は出来ない。できるのは水のみ。
ここでは右にある方が濃度が高いです。しかし、拡散による濃度の均一になる力は働くことができません。
次に濃度を均一にしようと水が濃度の高いほうへ移行を始めます。
物質の移動ができなければ逆に、水が薄くなろうとする力が働くのです。そうすれば、量あたりの物質が少なくなり濃度は均一になります。
この圧力を浸透圧を呼びます。
コラム
赤血球も同じことが云え、周りの浸透圧が極度に低ければ、水が赤血球内に入り込み始めます。
ある程度、許容できるのですがあまりにも、水が入り込めば破裂してしまい、中のヘモグロビンが漏出してしまいます。
そうなれば、赤血球として働くことができません。生体へ十分な酸素を運搬することができない上に、中にあるカリウム等も
漏出するので透析患者へ深刻な状態を来す可能性もあります。
シャント
シャントとは、血液透析を行う上で血液を取り出し(脱血)、浄化した血液を返す(返血)ための血管といえます。
シャントは生体に自然にあるものではなくて、手術による形成が必要である。
血液透析を十分に行う為には、それなりの血液量をひっぱり出す必要があります。
しかし、表層にある静脈では十分な血流が確保できません。
また動脈へのアクセスでは、皮膚より深層にあるため、患者は大きな痛みを伴うと同時に、止血に伴う問題(皮下出血など)や感染症などの危険性が高い。
そこで、動脈を表層近くの静脈へつなぎ合わせることで血液透析を容易にする。
シャントは、動脈を静脈につないだ血管。
シャントは動脈と静脈をつなぎ合わせた為、シャント内に流れる血液は静脈血と動脈血があります。
腕には大きな動脈が2本流れていて(橈骨動脈、尺骨動脈)、片方による供給ができるため、手への血流を保つことができます。
その確認方法として アレンテストもあります。
ECUM
 読み方「イーカム」って読みます。
読み方「イーカム」って読みます。
限外濾過により水分を引き込み除水を行う血液浄化法。
この時の水分は、ダイアライザーの孔を通ったモノ(溶質)すべてを含んでいる溶液であるので
不要、必要溶質の両方を含んでいることになります。

そのため、元の溶液の濃度は変わらない。量だけが減ったことになります。
見かけ上では、濃度変化がないので水分だけが抜けたようになります。
だから「水引き」とも。
ガスパージ
広い意味では空気を追い出すことを指します。
特に透析業務内では、ダイアライザーをカプラーに接続し透析液を流すことでダイアライザー内の空気を追い出すことを指すことが多いですね。
でも、それだけでなく、透析装置の透析液ライン内の空気も追い出してます。
Ⅰ型糖尿病
原因不明もしくは自己免疫性によるもので、膵臓にインスリンを分泌する細胞”β(ベータ )細胞”が
破壊されることによりインスリンを分泌することができなくなり
高血糖になってしまうことを指します。
最終的にはインシュリン分泌能は不可逆的に失われてしまいます。
糖尿病と同様の症状が現れます。(多尿、口渇、多飲、体重減少など)
インスリン欠乏により脂肪分解によるケトン体過剰産生により糖尿病ケトアシドーシスになり昏睡状態に陥ることもあります。
Ⅰ型糖尿病の根本的治療法はなく、インシュリン療法を行うことが基本となります。
特に幼少期~青年期に多いので、他の人と同じように生活を送る為には自分でインスリンの注射を出来るようになる必要があります。
Ⅱ型糖尿病
過食、運動不足、ストレス等の環境因子や加齢、遺伝因子など加わり発症する。
特に過食や運動不足により血中の糖分が高い状態が続くことでインスリンの分泌が続いたり過剰に分泌されたりすることで、インスリンの分泌障害やインスリンに対する抵抗性の増し、
結果血中の糖が高い状態が続くことでいろいろな合併症を起こします。
症状としては 初期の段階では 無症状で特に自覚なく過ごすのですが、中期から後期にかけては糖尿病とおなじ症状の、多尿、口渇、多飲、体重
減少など起こり。最後にはインスリンの分泌が出来なくなります。
検査値では、空腹時血糖値が126mg/dL 常時血糖値 200mg/dL で糖尿病と診断されます。
なお 検査方法は 血液を採取して血糖測定をする以外にも”グルコース負荷テスト”で血中の糖分の減少を記録してインスリンの分泌等の
診断します。
今後 随時更新予定です。取り上げてほしい項目があればメールでお知らせください。







 読み方「イーカム」って読みます。
読み方「イーカム」って読みます。